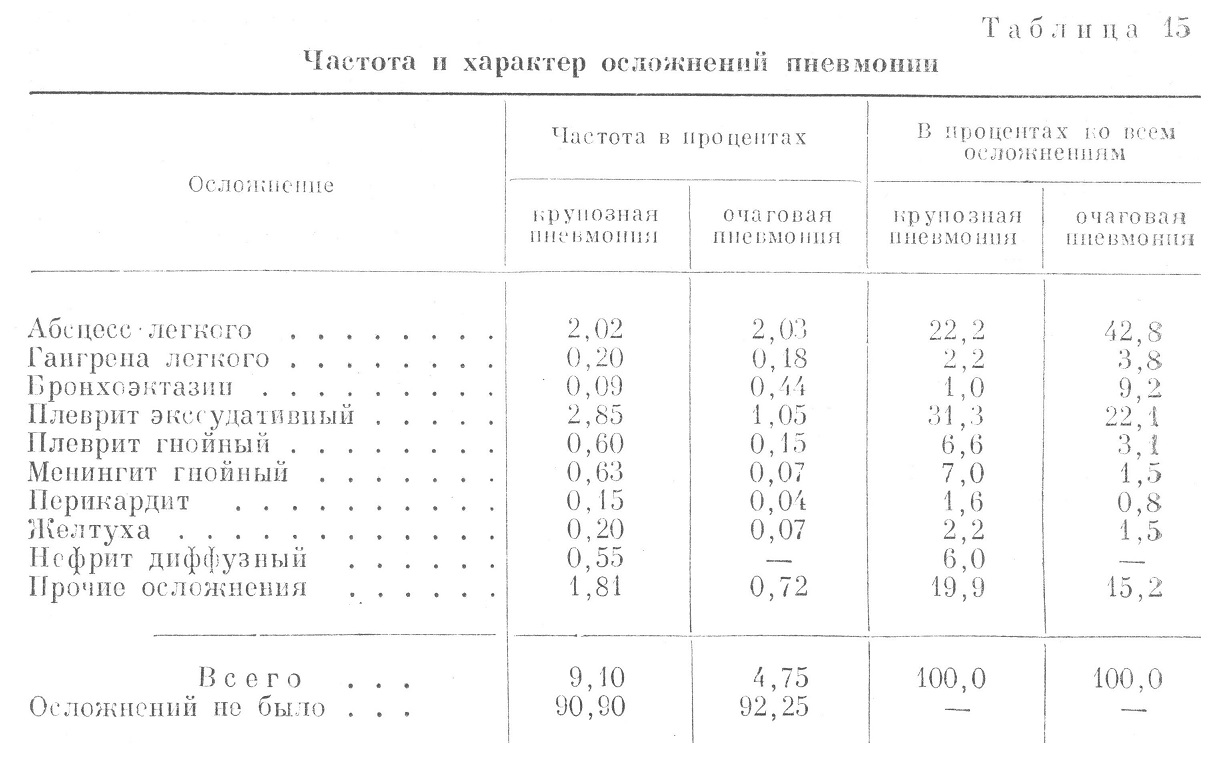
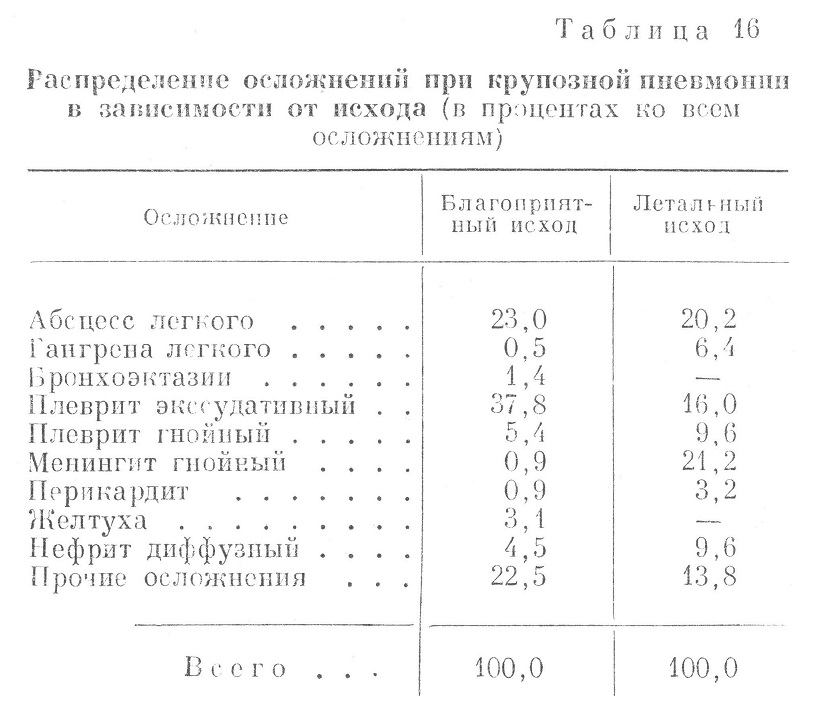
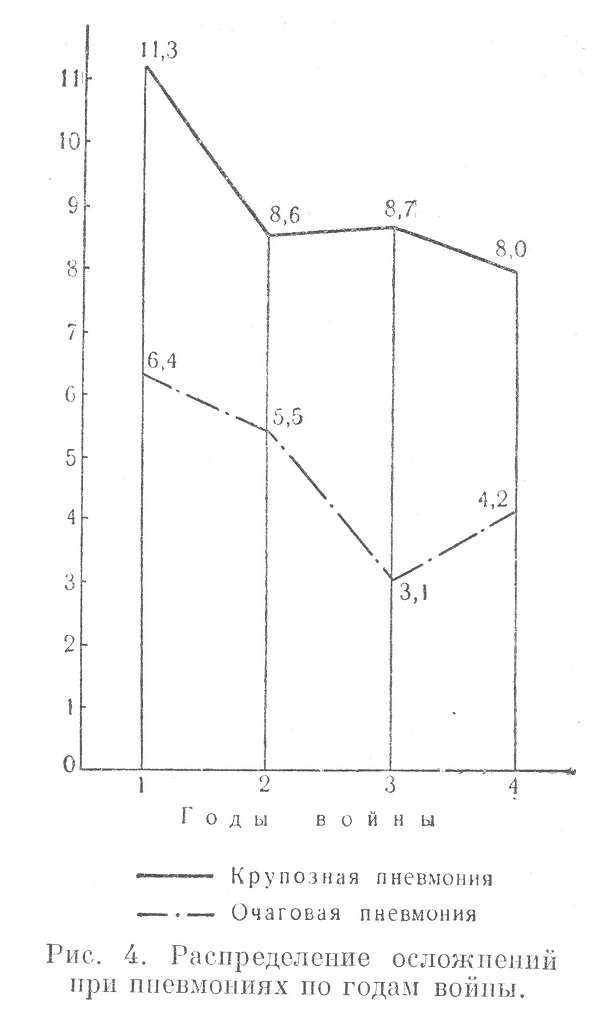
Осложнение пневмонии следует отличать от атипичного течения пневмонии, при котором меняется только интенсивность выраженности тех или иных характерных признаков пневмонии. При осложнении пневмонии может наблюдаться или другая форма поражения легких (например, абсцесс или гангрена), или распространение патологического процесса на другие системы организма, причем поражение последних сообщает совершенно иную форму клиническому течению заболевания (например, гнойный менингит, эндокардит, острый диффузный гломерулонефрит и т. п.). От исхода Этих осложнений зависит собственно исход заболевания. В табл. 15 приводятся данные о частоте и характере осложнений пневмонии. Осложнения при крупозной пневмонии наблюдались у 9,10% всех больных, г. е. почти вдвое чаще, чем при очаговой пневмонии (4,75%). По довоенным данным (1936), отдельные авторы определяли цифру осложнений крупозной пневмонии в 26,5%, помимо 20,0% интерлобарных плевритов, на диагностику которых было обращено особое внимание. По наблюдениям II. Г. Рабиновича, в Великую Отечественную войну осложнения крупозной пневмонии встречались в 11,8%. Уменьшение числа осложнений пневмонии в годы Великой Отечественной войны но сравнению с довоенным временем следует объяснить: 1) применением активных методов лечения (сульфаниламиды), 2) более молодым возрастом больных, 3) четкой организацией оказания медицинской помощи военнослужащим. Наиболее частыми были осложнения со стороны легких и плевры, реже встречались осложнения со стороны других органов. Несмотря на то, что общая частота всех осложнений почти вдвое больше при крупозной пневмонии, нагноение легких встречалось чаще при очаговой пневмонии (абсцесс и гангрена легких у 3,21 % всех больных, а при крупозной пневмонии только у 2,22%). Нагноения легких при очаговой пневмонии составляли 46,6% всех осложнений, тогда как при крупозной пневмонии — 24,4% (на первом месте были плевриты). Исходу воспаления в нагноение легких может способствовать наличие пневмосклероза, местного ателектаза, расстройство местного кровообращения, возраст (главным образом пожилой возраст) и прочие отягощающие условия. Бронхоэктазии являются не столько осложнением существующего воспаления легких, сколько, чаще всего, сопутствующим заболеванием, отягощающим течение пневмонии и затягивающим разрешение воспалительного процесса. Кроме того, наличие бронхоэктазов при соответствующих условиях способствует возникновению воспаления легких, особенно типа очагового воспаления. Последнее обстоятельство и можно положить в основу объяснения того, что при очаговой пневмонии бронхоэктазы наблюдались в 5 раз чаще (у 0,44% всех больных), чем при крупозной пневмонии (0,09%). Сюда же относятся случаи, когда затянувшаяся очаговая пневмония, особенно перешедшая в хроническую интерстициальную, ведет к возникновению бронхоэктазии. Среди других осложнений бронхоэктазы составляли при очаговой пневмонии 9,2%, а при крупозной пневмонии — только 1,0% всех осложнений. Плеврит, серозно-фибринозный или гнойный, является наиболее частым и характерным осложнением крупозной пневмонии. Парапневмонический выпотной плеврит, т. е. возникший в разгар заболевания, до кризиса, обычно мало отягощает течение крупозной пневмонии. Метапневмонический выпотной плеврит, т. е. возникший после кризиса и ведущий к новому постепенному подъему температуры, протекает более тяжело и нередко заканчивается образованием эмпиемы. Метапневмонический выпотной серозно-фибринозный плеврит при крупозной пневмонии наблюдался почти в три раза чаще (у 2,85% всех больных), чем при очаговой пневмонии (у 1,05% больных), гнойный плеврит соответственно у 0,60% и у 0,15% всех больных. Менингит гнойный является тяжелейшим осложнением крупозной пневмонии; до применения сульфаниламидов он наблюдался почти у 1,5—2,0% всех больных и составлял свыше 15,0% всех осложнений при пневмонии. В период Великой Отечественной войны гнойный менингит наблюдался у 0,63% всех больных и занимал третье место по частоте (7,0%) среди всех осложнений крупозной пневмонии. При очаговой пневмонии гнойный менингит встречался значительно реже — у 0,07% всех больных и составлял 1,5% среди всех осложнений. Т., 22 лет, поступил в госпиталь из войскового лазарета 6/ѴІІ 1942 г. с жалобами на боль в правой половине грудной клетки, резкую одышку, кашель, головную боль. Заболел внезапно. 3/ѴІІ появились боли в груди, одышка, жар — температура была до 40°. Состояние больного тяжелое. Положение вынужденное, сидячее, больной не может лежать из-за удушья. Временами бред. Кашель, мокрота ржавого цвета. Объективно: больной пониженного питания. Стопы пастозны. Легкие: слева жесткое дыхание, справа в области средней и нижней доли притупление перкуторного звука, выслушивается дыхание с бронхиальным оттенком и резкая крепитация. Дыхание поверхностное — 23 в минуту. Сердце: размеры в пределах нормы, тоны чистые, приглушены, пульс 120 ударов в минуту, ритмичный, слабого наполнения. Язык обложен беловатым налетом, десны бледны, разрыхлены. Живот мягкий, безболезненный. Печень и селезенка не пальпируются. Отмечена ригидность затылочных мышц и симптом Кернига. Кровь: НЬ 66%, эр. 4 280 000, л. 5 800, э. 1%, и. 5%, с. 60%, лимф. 32%, мои. 1%; РОЭ 35 мм в час. Моча: удельный вес 1 015, белок 0,66%, эритроциты выщелоченные и свежие 0—1—2 в поле зрения, цилиндры гиалиновые 3—5 в препарате. Назначен сульфидин по схеме, камфорное масло по 3,0 на ночь. Температура 7/ѴІІ утром 38,3°, вечером— 38,3°; 8/ѴІІ утром 38,8°, вечером— 38,9°. Состояние крайне тяжелое, больной находится в полубессознательном состоянии, возбужден, вскакивает с кровати. Ригидность затылка, положительные симптомы Кернига и Брудзинского (верхний и нижний). Мочеиспускание учащенное, болезненное. Пульс 80 ударов в минуту, артериальное давление 120/70 мм. Назначен дополнительно 40% раствор уротропина по 10,0 внутривенно, лед на голову. 9/ѴІІ утром температура 38,8°, вечером — 39,1°. Состояние очень тяжелое: больной без сознания, лежит с запрокинутой головой, с закрытыми глазами, руки в постоянном движении. Резко выражены симптомы Кернига и Брудзинекого. Ригидность затылка. Брюшные рефлексы вызвать не удается. 10/ѴІІ утром температура 39,0°, вечером — 38,6°. Состояние очень тяжелое. Легкие: слева сзади от угла лопатки перкуторный звук с тимпаническим оттенком, влажные хрипы. Дыхание 60 в минуту, пульс 120 ударов в минуту, артериальное давление 115/70 мм. Произведена спинномозговая пункция: жидкость мутная, вытекала каплями, выпущено около 25 см3. 11/ѴІІ утром температура 39°, вечером — 39,9°. Пульс 120 ударов в минуту, дыхание G4 в минуту. Л е г к и е: сзади, справа и слева с середины лопаток притупление, дыхание с бронхиальным оттенком, разлитые сухие и малозвучиые влажные хрипы. 12/ѴІІ утром температура 39,9°, вечером — 40,5°. Дыхание 70 в минуту, пульс 156 ударов в минуту, аритмичный. Вечером пульс 160 ударов в минуту, аритмичный, дыхание 50 в минуту. В 4 часа 40 минут больной скончался. Клинический диагноз: двусторонняя крупозная пневмония. Менингит. Патологоанатомический диагноз: сливная дольковая пневмония обеих нижних долей легких. Фибринозный плеврит нижней доли правого легкого. Очаговый метастатический энцефалит, гнойный лептомеиингит. Гнойный левосторонний тонзиллит. Резко выраженное острое набухание селезенки. Дегенерация миокарда, расширение полостей сердца. Дегенерация паренхимы печени и почек. Сепсис. У данного больного сливная дольковая пневмония протекала на фоне упадка питания, с отсутствием лейкоцитарной реакции (лейкопенией) и с самого начала с поражением центральной нервной системы, диагносцированным впоследствии как энцефалит и гнойный менингит. К более редким, но очень тяжелым осложнениям пневмонии относятся эндокардит и перикардит, к менее тяжелым осложнениям — поражение почек и печени (о последних говорилось выше). В табл. 16 представлена частота осложнений крупозной пневмонии соответственно исходам заболевания. Среди выздоровевших больных осложнения пневмонии наблюдались у 7,0%, тогда как в группе с летальным исходом осложнения были у 53,11% всех больных. Наиболее грозным осложнением являлся гнойный менингит, наблюдавшийся у 0,06% больных с благоприятным и у 6,81% больных с летальным исходом заболевания; в последней группе гнойный менингит занимал первое место среди всех осложнений (21,2%). Очень опасны для жизни больного были также осложнения гангреной легких, перикардитом, гнойным плевритом, диффузным гломерулонефритом, абсцессом легких и экссудативным плевритом. При осложнении гнойным менингитом летальность увеличивалась почти в 11 раз против средней летальности при крупозной пневмонии, при гангрене легкого — в 10 раз, при перикардите — в 7 раз, при диффузном гломерулонефрите — в 5,5 раз, при гнойном плеврите — в 5 раз, при абсцессе легких — почти в 3,5 раза, при выпотном серозно-фибринозном плеврите — почти в 2 раза. Наблюдавшееся со второго года Великой Отечественной войны снижение частоты осложнений пневмонии показано на рис. 4.
Особенно значительным было снижение при крупозной пневмонии (с 11,3% в первый год до 8,6% на втором году войны). Это снижение частоты осложнений продолжалось вплоть до конца войны. | |
| Категория: Пневмонии | | |
| Просмотров: 736 | |
Осложнение пневмонии