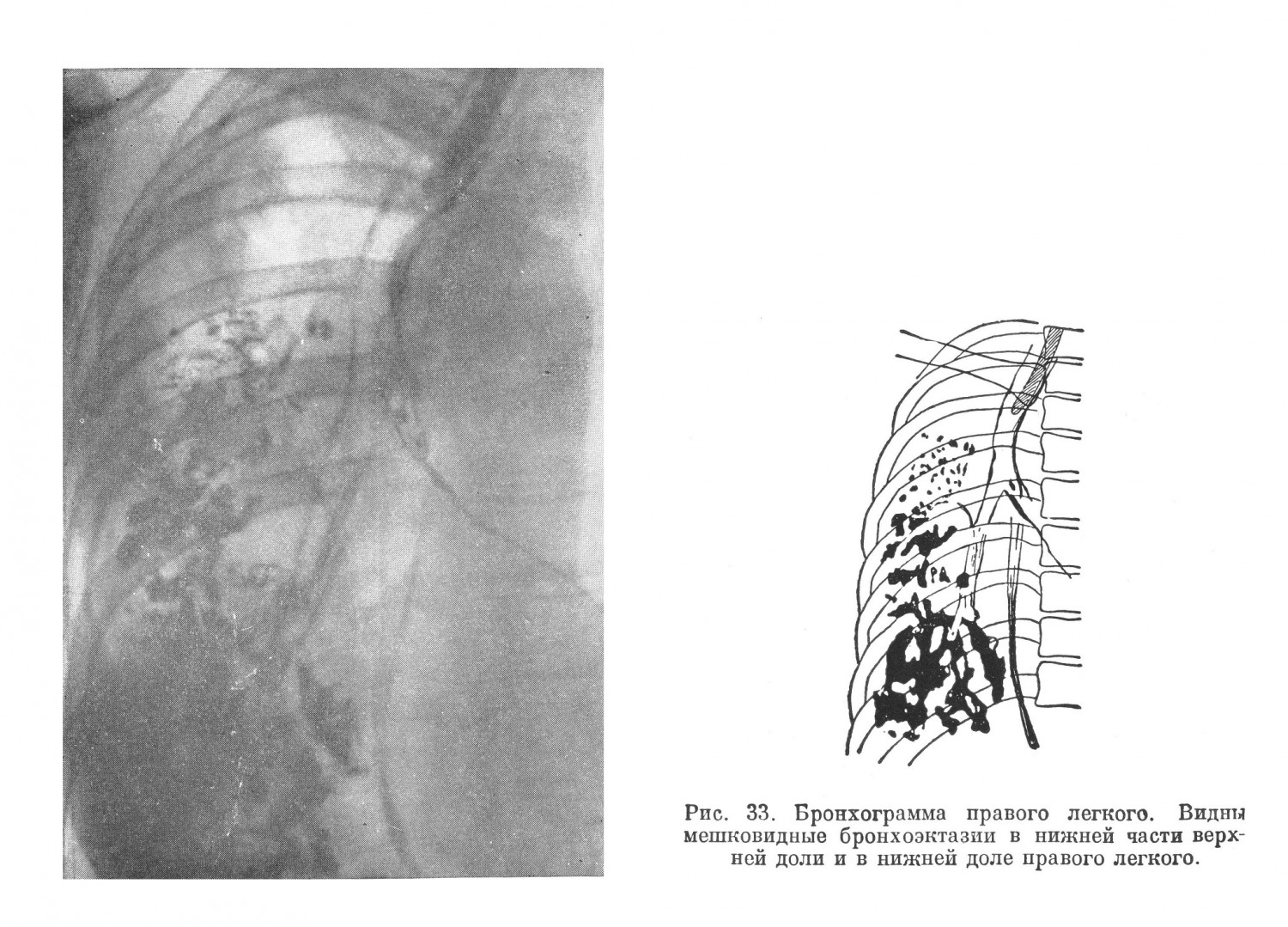
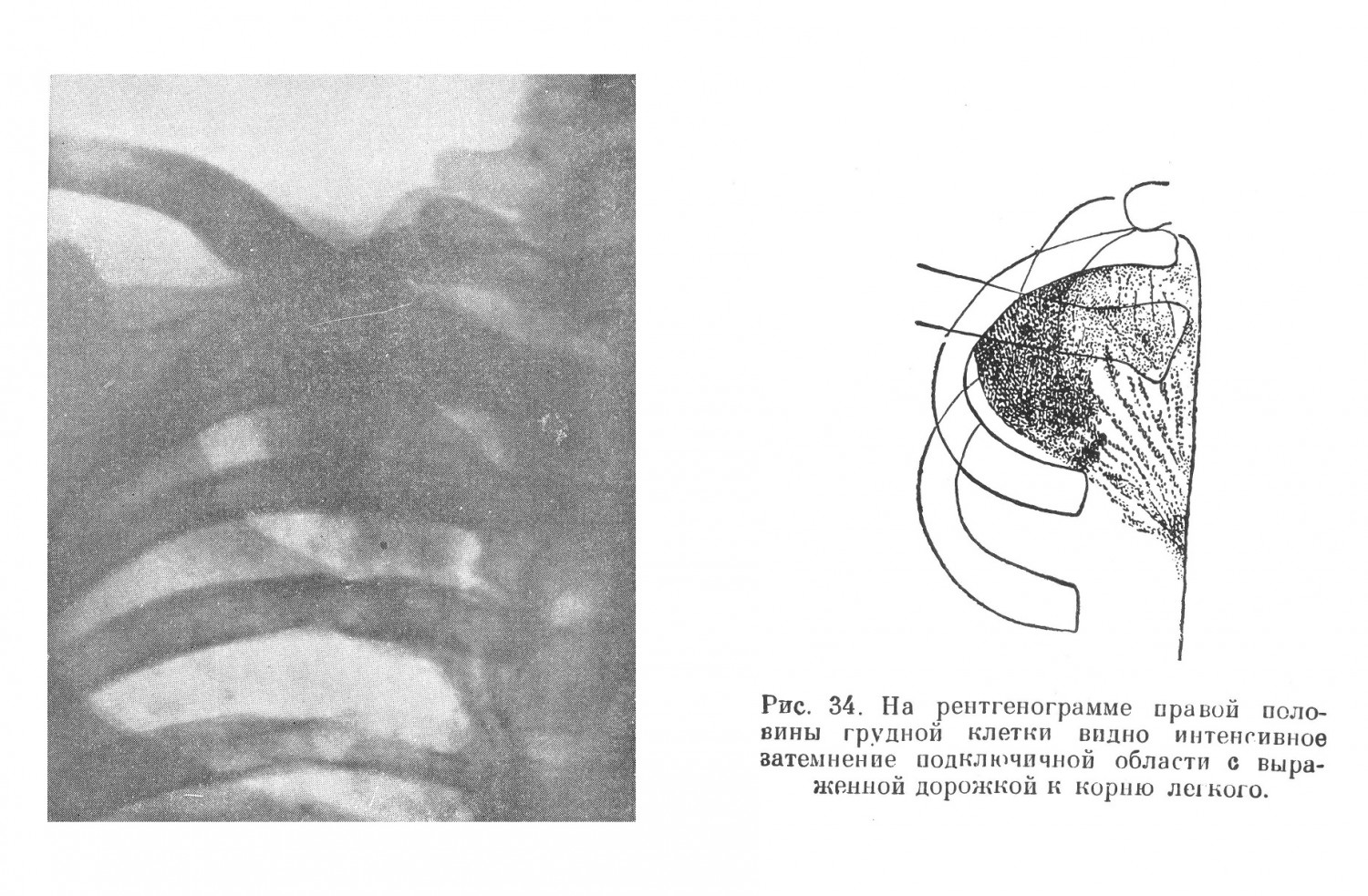
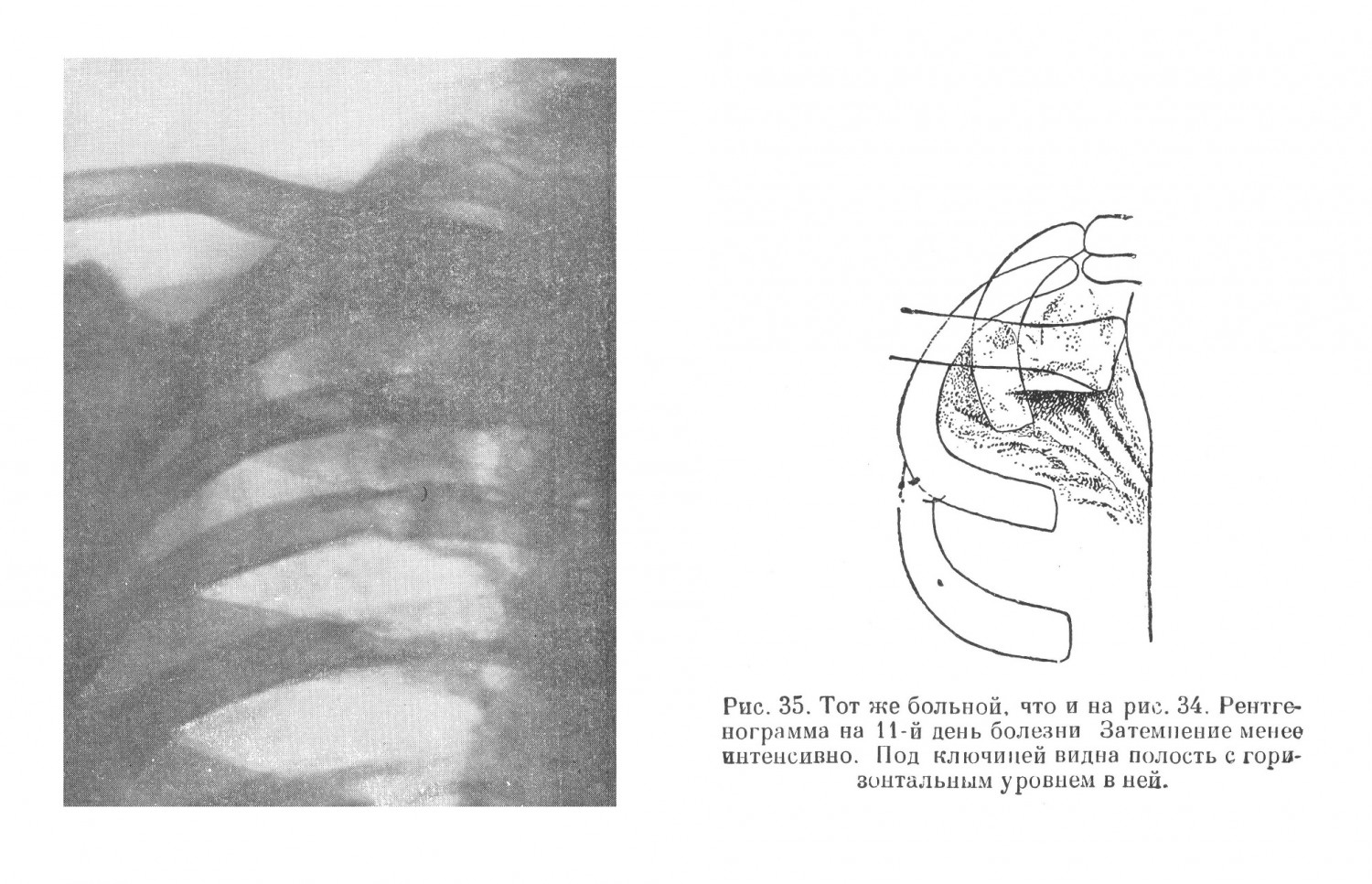
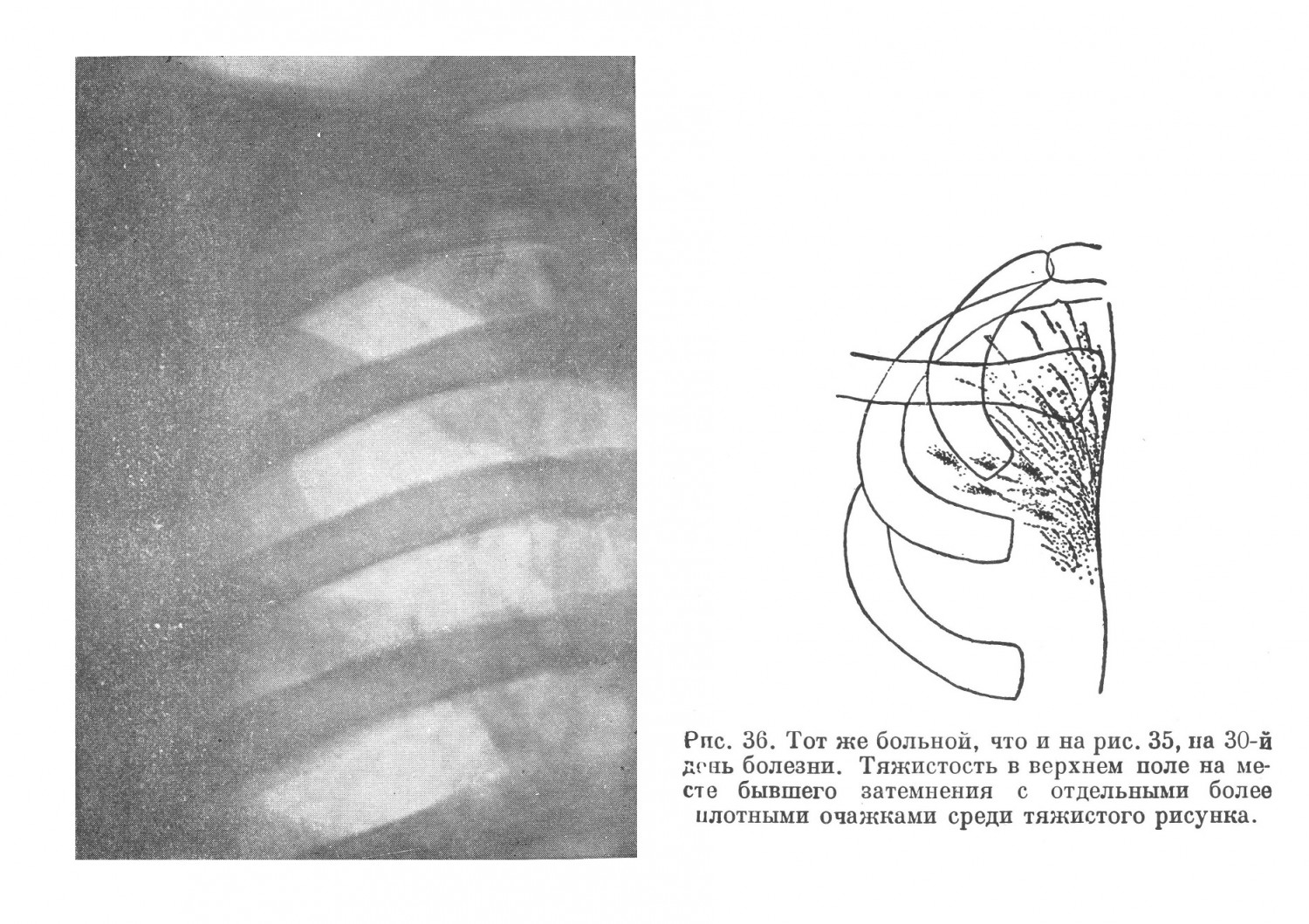
Диагностические ошибки при абсцессе легких, особенно в первый период болезни — период формирования гнойника, по данным углубленной разработки историй болезни, достигали 5,0%. Причинами их являлись: отсутствие в первый период болезни патогномоничных симптомов абсцесса и недооценка отдельных, хотя и незначительных симптомов болезни, позволявших правильно ориентироваться в диагнозе. Часто диагностической ошибкой при затяжном течении пневмонической инфильтрации являлось предположение о туберкулезе. Источником для подобных ошибок являлось то, что иногда в мокроте больных абсцессом легких обнаруживались кислотоупорные палочки, которые симулировали туберкулезные палочки и этим вводили в заблуждение врача. Вместе с тем необходимо заметить, что трудности дифференциального диагноза между первой фазой развития абсцесса и туберкулезным инфильтратом, казеозной пневмонией и неспецифической пневмонией могут быть велики. Больной В., 32 лет, поступил в госпиталь с диагнозом туберкулезного инфильтрата правой верхней доли с наличием туберкулезных палочек в мокроте. Болен около 2 недель. Заболевание началось постепенно. Появился кашель с небольшим количеством слизистой мокроты. Температура повысилась до 38,8°, одновременно появились небольшие боли в правом боку в области ключицы. Общая слабость и бессонница. В связи с нахождением в мокроте единичных туберкулезных палочек переведен из терапевтического отделения в госпиталь для туберкулезных больных. Температура колебалась от 38,2° до 38,7°. При объективном исследовании обнаружено небольшое притупление справа сзади до ости лопатки, спереди — до II ребра. Дыхание ослаблено. Хрипы не выслушиваются. Число дыханий 20 в минуту. Со стороны других систем и органов особых изменений не отмечено. Пульс 96 ударов в минуту. Кровь: НЬ 67%, эр. 4 180 000, л. 13 700, э. 2%, н. 71% (п. 11%, с. 60%), лимф. 22%, мои. 5%; РОЭ 48 мм в час. Мокрота слизисто-гнойная, 40—60 см3 в сутки. Туберкулезные палочки не обнаружены. Больной получил в течение 6 дней 30,0 сульфидина. Температура снизилась до 37,6°, однако общее состояние больного заметно не улучшилось. Рентгенологическое исследование (рис. 34) показало наличие гомогенного затемнения правой верхушки и подключичного поля до II ребра с дорожкой к корню и отдельными, более плотными очажками в медиальном отделе первого и второго межреберья. При очередном рентгенологическом исследовании (рис. 35) на 11-й день болезни обнаружено уменьшение интенсивности затемнения и наличие в центре инфильтрата полости с горизонтальным уровнем. Больной начал выделять значительное количество мокроты (120—180 см3 в сутки) с неприятным гнилостным запахом, в которой при многократных повторных исследованиях (в том числе и методом флотации) туберкулезных палочек найдено не было. Через 27 дней после поступления в госпиталь для туберкулезных больных и через 1,5 месяца от начала заболевания у больного установилась нормальная температура, прекратился кашель и выделение мокроты, РОЭ снизилась с 48 до 22 мм; перкуторно в легких изменений не определялось, хрипы не прослушивались. В течение месяца инфильтрат рассосался. При очередном рентгенологическом исследовании (рис. 36) определялось небольшое диффузное понижение прозрачности правой верхушки с отдельными плотными очажками в ней. В медиальной части первого и второго межреберья тяжистость.
Постепенное начало болезни, симптомы интоксикации, отсутствие лечебного эффекта от сульфидина, нахождение единичных туберкулезных палочек, равно как и данные рентгенологического исследования — интенсивное затемнение верхушки и подключичного поля с наличием дорожки к корню отводящего бронха, наличие старых очажков туберкулезного характера в этой же зоне — давали достаточно оснований для диагноза туберкулезного инфильтрата. Однако все дальнейшее течение болезни — выделение значительного количества мокроты с гнилостным запахом, наличие полости с горизонтальным уровнем в ней, быстрое обратное развитие инфильтративных изменений и исчезновение полости в короткий срок, отсутствие туберкулезных палочек при тщательном многократном исследовании, резкое улучшение самочувствия больного после отхождения гнилостной мокроты не оставляло сомнений в правильности диагноза абсцесса легких. В ряде случаев, когда первая фаза развития абсцесса затягивалась (на месяц и больше), а лечебный эффект от применения сульфаниламидных препаратов (обычно в дозе до 30,0) отсутствовал, ставился диагноз туберкулезного инфильтрата. Переоценка значения эффекта применения сульфаниламидов, главным образом падения температуры, являлась одним из источников ошибок при дифференциальном диагнозе между туберкулезным инфильтратом и первой фазой абсцесса — пневмонической инфильтрацией. Вместе с тем известно, что в ряде случаев абсцесса легких сульфидин давал эффект только от значительно больших доз, чем 30,0. Известно также, что при туберкулезном инфильтрате температура под влиянием сульфаниламидных препаратов может падать, хотя в большинстве случаев и не до нормальной. Таким образом, эффект от применения сульфаниламидов при дифференциальном диагнозе между туберкулезным инфильтратом и первой фазой абсцесса должен расцениваться сдержанно. Решающим для диагноза туберкулеза является нахождение туберкулезных палочек, особенно повторное. Нахождение эластических волокон в мокроте при отсутствии в ней туберкулезных палочек должно заставить подумать об абсцессе. В ряде случаев затруднения увеличивались еще и в связи с тем, что имело место сочетание туберкулеза легких и абсцесса легких. Во время Великой Отечественной войны наблюдались такие комбинированные заболевания легких. По опубликованным во время войны данным, это сочетание достигало в туберкулезных госпиталях 5,0% в случаях осложнения явно выраженного туберкулеза легкого абсцессом. Присоединение к абсцессу туберкулеза легких встречалось в случаях, когда диагноз абсцесса легких был уже твердо установлен и когда туберкулез являлся осложнением абсцесса легких. Осложнение это встречалось, по данным различных авторов, в среднем в 5,0% случаев абсцесса легких. Иногда при наличии перифокальной инфильтрации как первой фазы абсцесса в мокроте могут однократно появиться туберкулезные палочки в результате расплавления старого туберкулезного очага, содержащего эти палочки. Однако в дальнейшем течении никаких указаний на активизацию туберкулезного процесса нет, что иллюстрировано приведенной выше выпиской из истории болезни. Диагностика в этих случаях требует осторожности и бывает очень затруднительна. Источником ошибок может явиться также осумкованная эмпиема плевры, в особенности интерлобарная. Для диференцирования абсцесса легких и интерлобарного плеврита наибольшее значение имеет рентгенологическое исследование. Следует помнить, однако, что и в этих случаях полость без уровня, расцененная как полость абсцесса, в действительности может оказаться туберкулезной каверной. В некоторых случаях диагностические ошибки были связаны с наличием интерлобарной эмпиемы, с туберкулезом, наличием рака бронхов, протекавшего с резко выраженными симптомами абсцесса легких без явлений ателектаза. | |
| Категория: Абсцесс легких | | |
| Просмотров: 898 | |
Диагностические ошибки при абсцессе легких