У справі вивчення шкірного лейшманіозу — Leishmaniosis cutanea — багато зробили вітчизняні вчені П. Ф. Боровський, НІ. Д. Мошковський, Є. І. Марциновський, М. І. Латишев та ін.
Етіологія. Збудник хвороби — Leishmania tropica — був відкритий П. Ф. Боровським у 1898 р. Це одноклітинні паразити, належать до найпростіших. Перебувають у двох формах (стадіях) залежно від умов існування: в організмі людей та тварин — у лейшманіальній формі (овальні та круглі тільця 2—5u у діаметрі), в організмі москітів — у лептомонадній (20—60 u завбільшки, ланцетовидні, утворюють джгут, рис. 33). Добре забарвлюються за Романовським. Розрізняють два різновиди лейшманій: L. tropica minor., що спричиняє шкірний лейшманіоз міського типу, і L. tropica maior, який спричиняє шкірний лейшманіоз сільського (пустельного) типу.
Епідеміологія. Шкірний лейшманіоз міського типу, джерелом якого є люди, рідше собаки, характеризується тривалим (до 8 місяців) інкубаційним періодом, торпідним перебігом і відсутністю сезонності. Для сільського (пустельного) типу шкірного лейшманіозу, джерелом якого є дикі гризуни (піщанки, ховрахи), типовими є короткотривала інкубація, гострий перебіг хвороби, швидке загоєння виразок. Перенощики хвороби — москіти Phlebotomus pappatasii, рідше Phi. sergenti. В CPCP захворювання на шкірний лейшманіоз трапляється в Середній Ази, рідше на Закавказзі, головним чином влітку.
Патогенез і патологічна анатомія. Після укусу москіта лейшманії проникають у клітини сполучнотканинного шару шкіри, внаслідок чого виникають некробіотичні процеси. Макрофаги розплавляють змертвілі некротичні ділянки шкіри, і на цих місцях виникають виразки. Гістологічно виявляють гранулему — круглоклітинний інфільтрат з наступним некрозом; волосяні цибулини, потові і сальні залози облітеруються. Навколо виразки розвивається міжклітинний набряк, гіперкератоз, вакуолізація клітин остистого шару. В протоплазмі макрофагів можна іноді виявити лейшмаеії.
Клініка. При лейшманіозі міського типу після тривалого (2—12 місяців і більше) інкубаційного періоду виникає суха форма хвороби.
Спочатку з’являється червона пляма, яка через 2—3 тижні перетворюється в рожевий або буро-червоний сверблячий вузлик розміром від просяного зерна до горошини.
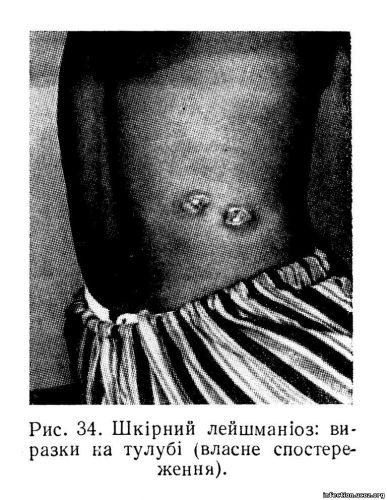
Вона поступово збільшується. Далі вузлики або розсмоктуються, або некротизуються, перетворюючись у круглі виразки, які зростають по периферії, оточеній вузьким запальним валиком, розміром 2—5 см. Загоєння і рубцювання виразки може тривати до 2 років. При сільському типі інкубаційний період триває від тижня до 2 місяців. На місці укусу з’являються фурункулоподібні вузлики (2 мм у діаметрі) із смужками лімфангоїтів по периферії. Через 2—4 місяці вузлики некротизуються, перетворюючись у круглі або овальні виразки з неглибоким червоним дном, 15—18 см у діаметрі. Очищення загоєння і рубцювання виразок настає через 2—4 місяці; залишається рубець кольору нормальної шкіри з трохи пігментованою периферією. Локалізація виразок при шкірному лейшманіозі залежить від місця укусу москітів; найчастіше вони бувають на відкритих частинах шкіри, може уражуватись і шкіра тулуба (рис: 34). Лабораторна діагностика проводиться на основі мікроскопії вмісту виразок і пунктатів, забарвлених за Романовським, а також на підставі шкірної алергічної реакції яка, проте, стає позитивною лише через 1—1,5 місяця.
Лікування переважно місцеве. Застосовують дезінфікуючі мазі: 0,5% акрихінову, 2% білу або жовту ртутну і т. п. Іноді допомагають рентгенотерапія і діатермокоагуляція.
Профілактика така ж сама, як і при москітній гарячці.