Хотя крупозная пневмония — заболевание непродолжительное, но оно характеризуется двумя симптомами, которые остаются грозными и до сих пор, несмотря на исключительные успехи терапии: глубоким расстройством газообмена и явлениями коллапса. В разных стадиях заболевания при различных условиях синдром сосудистой недостаточности может уступить ведущее место сердечной недостаточности, особенно у пожилых людей, и наоборот. При пневмонии наблюдаются выраженные многообразные дистрофические изменения, поражающие как нервные приборы сердца и проводящую систему, так и сократительную мышечную систему. Еще С. П. Боткин объяснял паралич сердца при пневмонии отнюдь не возросшим препятствием в малом кругу кровообращения. Со стороны размеров сердца можно отметить небольшое увеличение вправо. Тоны сердца обычно приглушены; в начале коллапса удается отметить усиление первого тона у верхушки; второй тон на легочной артерии почти всегда акцентуирован и нередко расщеплен; у верхушки может появиться слабый систолический шум. Пульс умеренно учащен, что имеет немаловажное диагностическое значение, особенно при сопоставлении с частотой дыхания. Нормальное соотношение частоты дыхания и пульса 1 : 4 изменяется до 1:3 и даже до 1 : 2. Учащение пульса свыше 120 и особенно до 140 в минуту обычно свидетельствует о тяжелом течении пневмонии. Аритмичность пульса, нередко экстрасистолия наблюдается чаще всего в период кризиса. Возникновение экстрасистолии в разгар заболевания, особенно нарушения проводимости, трепетания или мерцания предсердия, является неблагоприятным признаком, свидетельствующим о тяжелом поражении миокарда. Лабильность пульса и аритмичность его в самом начале заболевания имеют меньшее прогностическое значение. Дыхательная аритмия, а иногда и преходящее нарушение проводимости часто наблюдаются и в период выздоровления, что, однако, обычно не отягощает прогноза. Прежде чем перейти к анализу данных углубленной разработки историй болезни за период Великой Отечественной войны, необходимо остановиться на общих закономерностях изменений артериального давления, установленных при специальных наблюдениях многими авторами. В табл. 12 представлены изменения артериального давления при крупозной пневмонии при обычно л симптоматическом лечении без применения сульфидина (наблюдения М. Ф> Рябова в 1938—1939 гг.).
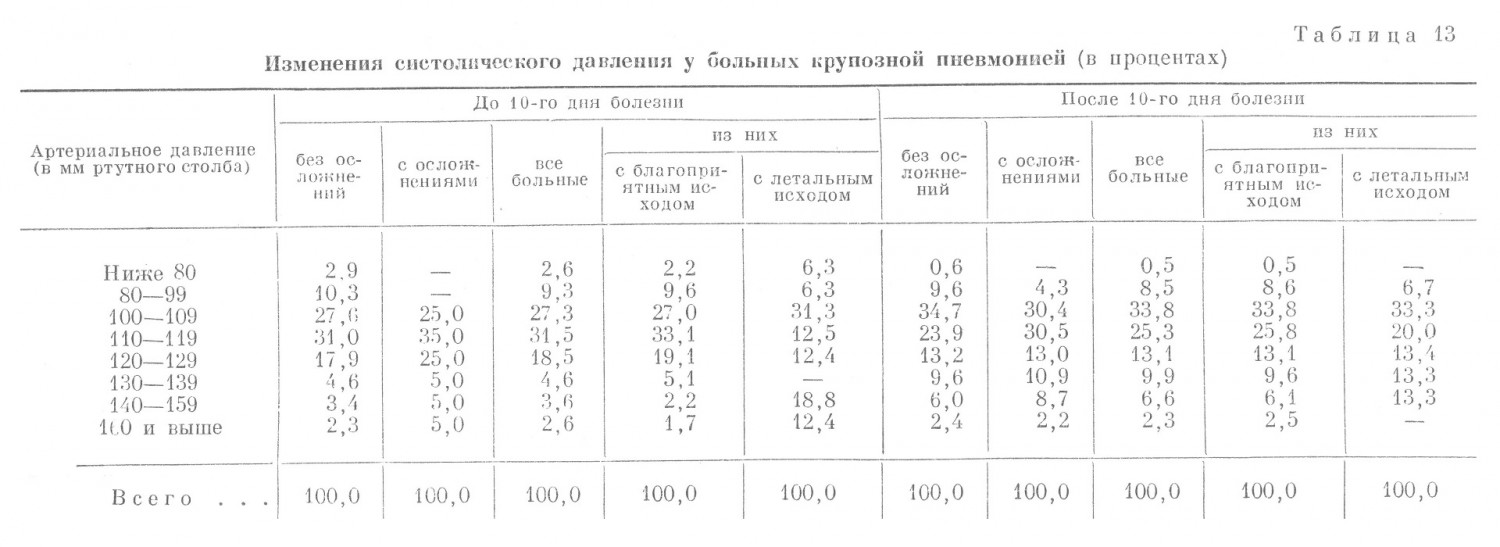
Если при поступлении нормальное систолическое давление (выше 100 мм ртутного столба) отмечалось у 52,4% всех больных, то перед кризисом оно было нормальным только у 30,4% больных, а после кризиса — у 27,6%; если резко выраженная артериальная гипотония (систолическое давление ниже 80 мм ртутного столба) встречалась в день поступления у 4,8% всех больных, а перед кризисом у 7,7%, то после кризиса она наблюдалась уже у 13,3% всех больных. Таким образом, из табл. 12 следует, что систолическое давление непрерывно падало со дня поступления в клинику вплоть до кризиса и особенно резко после кризиса; то же, но еще в более выраженной степени, наблюдалось и со стороны диастолического давления. Угрожающие явления, связанные с падением артериального давления (коллаптоидное состояние или коллапс) у больного в начале крупозной пневмонии, значительно легче поддавались медикаментозному воздействию, чем в разгар заболевания или в период кризиса. В табл. 13 представлены данные разработки историй болезни об изменениях систолического давления у больных крупозной пневмонией до 10-го и после 10-го дня заболевания. Обращает на себя внимание то обстоятельство, что пониженное систолическое давление (ниже 100 мм ртутного столба) наблюдалось только у 11,9% всех больных, т. е. значительно реже, чем по довоенным данным или послевоенным данным некоторых авторов. Это может быть объяснено: 1) более ограниченным возрастным контингентом описываемых больных по сравнению с гражданскими; 2) широким применением в условиях действующей армии сульфидинотерапии, при которой падение артериального давления быстрее восстанавливается; 3) тем, что в группу больных с изменением артериального давления до 10-то дня болезни вошли больные, уже находившиеся в стадии выздоровления после успешной сульфидинотерапии. При сравнении группы с благоприятным исходом с группой больных, заболевание которых закончилось смертью, очевидны две закономерности: 1) значительное преобладание во второй группе больных с повышенным артериальным давлением: систолическое давление 140—159 мм было отмечено у 18,8% больных, выше 160 мм — у 12,4%, т. е. повышенное артериальное давление в этой группе наблюдалось у 31,2% больных; по-видимому, большая часть из них страдала гипертонической болезнью: 2) некоторое преобладание в группе с летальным исходом больных с выраженной гипотонической реакцией (артериальное давление ниже 80 мм в этой группе имелось у 6,3% больных, а в группе выздоровевших — у 2,2%). При сравнении неосложненного течения пневмонии с осложненным выявилось, что гипотония встречалась только в первой группе больных у 13,2%. Если эту цифру для группы больных с течением пневмонии без осложнений подвергнуть анализу соответственно исходам заболевания (в табл. 13 и 14 деление группы больных без осложнений по исходам не приведено), то выяснится, что среди больных с летальными исходами гипотония до 10-го дня заболевания наблюдалась у 22,2%, тогда как среди больных с благоприятными исходами — только у 12,7%. Следовательно, токсическое течение пневмонии часто характеризуется, как и следовало ожидать, острым падением сосудистого (артериального) тонуса.
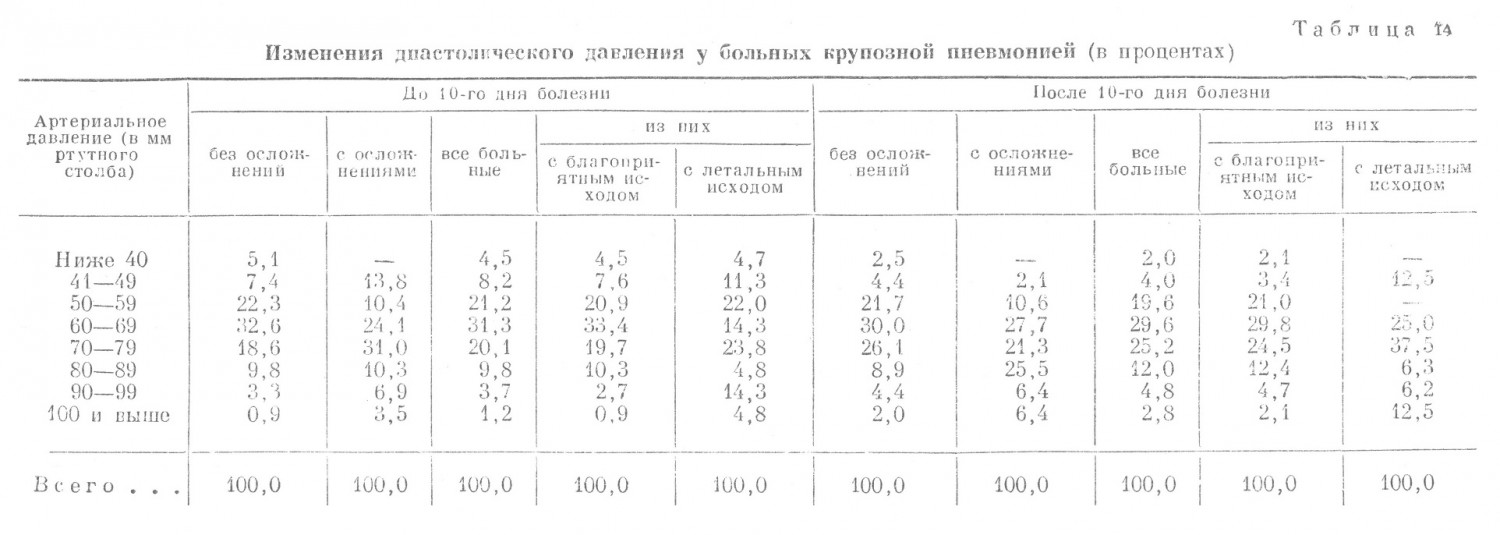
После 10-го дня болезни отмечалась тенденция к возвращению артериального давления к исходным размерам: уменьшилось число больных с гипотонией — 9,0% и возросло число больных с гипертонией (систолическое давление свыше 140 мм) — 8,9% всех больных (при измерении артериального давления до 10-го дня болезни их было 6,2%, а в группе выздоровевших больных с гипертонией стало 8,6% вместо 3,9%) (табл. 14).
Изменения диастолического давления при крупозной пневмонии в общем повторяют закономерности, полученные при изменении систолического давления (табл. 14). При изменениях артериального давления в группе больных, у которых заболевание окончилось смертью, до 10-го дня болезни выявилось значительное преобладание по сравнению с группой выздоровевших как очень низкого диастолического давления (ниже 50 мм) — у 16,0%, так и повышенного диастолического давления (выше 90 мм) — у 19,1 %. Если сравнивать частоту пониженного диастолического давления (ниже 60 мм) у 33,9% всех больных с частотой пониженного систолического давления (ниже 100 мм) у 11,9% всех больных или же если сравнивать это по различным группам больных, то оказывается, что при крупозной пневмонии диастолическое давление более значительно колебалось в сторону понижения, чем систолическое. Это обстоятельство говорит о преимущественном поражении артериального сосудистого тонуса при крупозной пневмонии. После 10-го дня болезни выявилась тенденция к возвращению диастолического кровяного давления к исходному уровню в группе с исходом в выздоровление: уменьшилось количество больных с очень низким давлением (ниже 50 мм) — 5,5% (вместо 12,1%), и увеличилось количество больных с повышенным давлением (выше 90 мм) — 6,8% (вместо 3,6%). У больных очаговой пневмонией (но данным измерения кровяного давления до 10-го дня болезни) выраженная гипотоническая реакция наблюдалась несколько реже, чем у больных крупозной пневмонией,— всего у 7,4% больных. Вместе с тем у этих больных было отмечено относительное преобладание гипертонической болезни (систолическое давление выше 140 мм) — у 14,1% (при крупозной пневмонии у 6,2%). Особенно велико было преобладание больных гипертонической болезнью в группе а летальным исходом — 85,4% (при крупозной пневмонии 31,2%). Отсюда можно заключить, что: 1) больные с сопутствующей гипертонической болезнью чаще встречаются среди заболевших очаговой пневмонией, нежели крупозной; 2) сопутствующая гипертоническая болезнь является отягощающим прогностическим признаком как при очаговой, так и при крупозной пневмонии. В остальном закономерности реакции со стороны систолического давления у больных очаговой пневмонией те же, что и при крупозной пневмонии, только амплитуда колебаний давления менее выражена. Диастолическое кровяное давление у больных очаговой пневмонией повторяет закономерности реакции систолического давления у тех же больных. По сравнению с крупозной пневмонией было относительно мало больных с очень низким диастолическим давлением (ниже 50 мм) — 6,1%, больше было больных с повышенным диастолическим давлением (выше 90 мм) — 7,5%. Особенно много было последних в группе с летальным исходом — 55,6%. Сопутствующие заболевания органов кровообращения также резко ограничивают адаптационную способность сердечно-сосудистой системы при пневмонии. Из заболеваний сердца тяжелое прогностическое значение имеют клапанные пороки сердца, миокардиосклерозы и атеросклероа коронарных сосудов сердца. Так, И. С. Шницер находил порок сердца у 5,6% всех выздоровевших от крупозной пневмонии, тогда как среди больных, у которых заболевание окончилось смертью, порок сердца встречался у 21,5%, т. е., по статистическим данным, вероятность летального исхода была приблизительно в четыре раза больше для больных пневмонией, имеющих порок сердца, чем для больных, не имеющих такового. Изменения венечных артерий сердца наблюдались у 15,0% всех больных, у которых заболевание окончилось смертельным исходом. Недостаточность сердца при пневмонии всегда является очень тяжелым осложнением. На основании разработки более 1 200 историй болезни за время Великой Отечественной войны обнаружена недостаточность сердца у 4,0% всех выздоровевших от крупозной пневмонии и у 30,5% всех больных, которые умерли от нее. | |
| Категория: Пневмонии | | |
| Просмотров: 810 | |
Состояние сердечно-сосудистой системы при пневмонии