Дизентерія (Dysenteria) — гостра інфекційна хвороба, яка спричиняється бактеріями роду шигел (Shigella). Захворювання характеризується запаленням товстих кишок і загальною інтоксикацією, іноді набирає затяжного перебігу. Захворюваність на дизентерію може набути епідемічного поширення.
Термін «дизентерія» належить Гіппократу, який поділив усі кишкові хвороби на дві групи: діарею, що відзначалась проносом, і дизентерію, яка характеризувалась переймистими болями в животі.
Етіологія. В 1891 р. російський військовий лікар А. В. Григор’єв уперше виявив збудника в стінці товстого кишечника загиблих від дизентерії людей. Згодом японський учений К. Шіга виділив цей мікроб у чистій культурі. Пізніше було виявлено ще ряд бактерій, які спричиняли це захворювання. Всі вони складають ряд шигел і об’єднані сучасною класифікацією, прийнятою в СРСР у 1962 р. (табл. 2).
Захворювання, викликане одним певним видом, підвидом чи навіть типом бактерій, не створює імунітету до захворювань, що спричиняються іншими видами, підвидами і типами збудників дизентерії. Це треба враховувати при діагностиці, лікуванні та профілактиці хвороби.
За останні роки в СРСР майже зовсім зникли захворювання, які спричинялись бактеріями типу Григор’єва — Шіга. Тепер у хворих на дизентерію найчастіше виявляють представників видів Флекснера та Зонне. Всі дизентерійні бактерії мають спільні морфологічні і тинкторіальні ознаки. Вони нерухомі, грамнегативні, являють собою палички розміром 2,5 — 5 X 0,5р. Диференціація дизентерійних бактерій проводиться за біохімічними властивостями, антигенною будовою і, відповідно до останньої, за серологічними властивостями.
Дизентерійні мікроби характеризуються мінливістю, яка залежить від умов середовища. Це в значній мірі може утруднювати бактеріологічну діагностику дизентерії. Особливе значення має утворення в організмі хворого дизентерійних бактерій, стійких до дії лікувальних препаратів (антибіотиків, сульфаніламідів).
Дизентерійні мікроби в зовнішньому оточенні менш стійкі, ніж сальмонели, зокрема черевнотифозні бактерії. У воді, ґрунті і фекаліях, залежно від різних умов, дизентерійні бактерії зберігаються від кількох днів до 3 місяців, у молоці — до 2 місяців, сметані — до 5 днів, у готових харчових продуктах (холодні та солодкі страви) — до 5—6 днів. Добре витримують низькі температури. При нагріванні до 60° С палички гинуть за 10—З0 хвилин, 1 % фенол знищує їх за З0 хвилин. Бактерії виду Григор’єва — Шіга відзначаються найменшою, а Зонне — найбільшою резистентністю.
Епідеміологія. Єдине джерело дизентерії — заражена людина: хвора, реконвалесцент або носій. Серед хворих особливо небезпечні ті, в яких дизентерія перебігає атипово, нагадуючи за клінічним перебігом ентероколіт, а в дітей — просту або токсичну диспепсію.
Хворі на затяжну дизентерію найчастіше бувають джерелом інфекції у міжепідемічний період, а саме: взимку та весною. Тоді кількість осіб, що заражуються від хворих на затяжну дизентерію, вдвічі перевищує кількість тих, які заражуються від хворих на гострі форми хвороби. На жаль, затяжну форму дизентерії часто не розпізнають і хворим помилково ставлять діагноз: хронічний коліт тощо.
Носійство дизентерійних паличок буває, головним чином, серед реконвалесцентів. Клінічних проявів хвороби та анатомічних змін, які б можна було виявити за допомогою ректороманоскопії, у них нема. Л. В. Громашевський вважає, що носійство в реконвалесцентів здебільшого триває недовго. Протилежного погляду щодо окремих випадків дотримується В. Л. Троїцький.
Більшість учених вважає, що всі так звані «здорові» носії перенесли в минулому стерті форми дизентерії або вони весь час хворіють на стерту форму затяжної дизентерії. Проте у здорових людей існує також короткочасне, так зване «транзиторне» носійство.
Механізм передачі інфекції при дизентерії — фекально-оральний. Фактори передачі — інфіковані харчові продукти, вода і брудні руки заражених людей — зумовлюють відповідно харчовий, водний і контактно-побутовий шляхи поширення дизентерії. Значну роль у поширенні цієї інфекції відіграють мухи. Водні спалахи дизентерії, як і черевного тифу, виникають раптово й бурхливо. До них подібні харчові спалахи. Вони спостерігаються здебільшого в дитячих або учбових закладах закритого типу. Часом причиною таких спалахів бувають інфіковане молоко або молочні продукти. При інфікуванні продуктів шигелою Зонне захворюваність за темпами розвитку і за клінічним перебігом нагадує спалах харчової токсикоінфекції.
Тепер найчастіше захворюваність на дизентерію має спорадичний характер. Навіть у великих містах з досконалими санітарно- технічними спорудами захворюваність на дизентерію вища, ніж у сільських місцевостях, що до певної міри обумовлюється скупченістю населення в містах, а також більш великими темпами зростання населення в містах, ніж у селі («урбанізація»). Найбільше захворювань на дизентерію буває восени, що зумовлюється міграційними процесами (повернення учнів після літніх канікул тощо).
Сприйнятливість до дизентерії особливо в дітей досить висока. У немовлят сприйнятливість до неї і можливість переходу хвороби в затяжну форму зростає при передчасному переведенні дитини на штучне годування. Летальність при дизентерії тепер незначна і при сучасних методах лікування не перевищує 0,1%, головним чином, у дітей до 1 року життя.
Патогенез. Після зараження шигели потрапляють у шлунок, де певна частина їх гине, що супроводжується звільненням ендотоксинів. Непошкоджені шигели проходять до дистального відділу товстого кишечника, де оселюються в складках слизової оболонки. Зараз доведено, що вірулентні шигели є внутрішньоклітинні паразити. Вони спочатку адсорбуються на поверхні епітеліальних клітин слизової товстого кишечника, а згодом проникають в їх цитоплазму. В останній шигели розмножуються, проявляючи свою цитопатичну дію. При цьому в цитоплазмі утворюються вакуолі, ядро зазнає пікнотичних змін, що закінчується загибеллю клітин. Звільнені при цьому мікроби далі проникають в нові, раніше непошкоджені клітини. Деякі уражені клітини не гинуть і діляться, передаючи мікробів своїм дочірнім клітинам. І, нарешті, певна частина шигел розмножується і розповсюджується в міжклітинних просторах слизової оболонки. У відповідь на це настає інтенсивне розмноження малих лімфоцитів і плазматичних клітин (полібластів). Токсичні продукти метаболізму шигел і ендотоксини, які звільняються під час їх руйнування в шлунку і товстому кишечнику ушкоджують слизову і викликають сенсибілізацію організму. Внаслідок цього виникають гострі запальні зміни слизової оболонки. Сенсибілізація посилюється і дією білкових продуктів зруйнованих клітин кишечника (аутосенсибілізація). Всі ці токсичні речовини всмоктуються через слизову оболонку в кров. Під час процесу всмоктування токсини уражають інтрамуральну нервову систему кишечника, а гематогенне поширення токсинів спричиняє різкі зміни в центральній та вегетативній нервовій системі, серцево-судинній системі, порушення терморегуляції і розлади обміну речовин. Частина токсинів із крові екскретується через слизову товстого кишечника, яка, як відомо, є також видільним органом. Все це посилює запальні процеси в слизовій. Виникає посилене виділення слизу та ексудація: розвивається спочатку катаральне, згодом серозне і, нарешті, фібринозне та дифтеритичне запалення слизової товстої кишки. Ураження інтрамуральної нервової системи кишечника, а також вегетативних гангліїв спричиняють спазматичне скорочення гладкої мускулатури дистального відділу товстої кишки і розлади перистальтики.
Вище згадувалось про роль процесів аутосенсибілізації, які виникають під дією продуктів зруйнованих клітин кишечника. Останні спричиняють утворення аутоантитіл, які, фіксуючись на ще непошкоджених клітинних ділянках слизової, в свою чергу, пошкоджують їх, посилюючи поглиблюючі зміни слизової. Алергічні і аутоалергічні процеси набирають особливого значення при формуванні затяжної та хронічної дизентерії. Порушення дистального відділу спинного мозку та інтрамуральних сплетінь і вегетативних гангліїв призводить до розладів перистальтики. Будь-який найменший зовнішній чи внутрішній подразник (газовий пухир, грудка слизу) спричиняє спазматичне скорочення гладкої мускулатури товстої кишки і перистальтичні хвилі, які проходять нормально в тонкому і проксимальному відділах товстого кишечника, а в його дистальному відділі переходять у спазм. Внаслідок цього кишковий вміст не може переходити з тонкого кишечника в товстий, особливо у його дистальний відділ. З прямої кишки під час спазматичного скорочення її виділяються назовні слизо-кров’янисті продукти запального процесу слизової оболонки товстої кишки, а не калові маси. Тому дизентерію слід кваліфікувати як захворювання, що супроводжується натужним (спастичним) запором, а не проносом (М. К. Розенберг).
Ураження іннервації шлунково-кишкового тракту може спричиняти різні патологічні рефлекси із слизової оболонки кишки на інші органи та тканини. Внаслідок цих рефлексів можуть виникнути серйозні розлади кровообігу — від парезу черевних нервів аж до колапсу, пригнічується секреція головних травних залоз. Працями К. М. Викова і його співробітників доведено, що між слизовою оболонкою товстого кишечника та шлунка існує тісний функціональний зв’язок. Отже, уражена слизова оболонка товстої кишки може стати джерелом патологічних рефлексів у шлунку. Тому при дизентерії можуть виникати значні секреторні розлади і навіть анатомічні зміни: зниження кислотності аж до цілковитої ахілії, катаральні зміни слизової шлунка, ранливість, зменшення кількості пепсину. Так само виникають розлади функцій печінки (Б. Я. Падалка та ін.), підшлункової залози (П. Н. Степанов та ін.) тощо. Внаслідок цього хворі значно худнуть.
Дизентерійні токсини також спричиняють порушення теплорегуляційного, судинного та дихального центрів. Порушення теплорегуляційного центру викликає значні розлади теплоутворення та тепловіддачі, внаслідок чого у хворого виникає стан пойкілотермії, коли організм вже не здатний підтримувати свою температуру на звичайному рівні, а набирає температури зовнішнього оточення. Ураження судинного центру сприяє появі колапсів, дихального — виникненню значних розладів дихання. У виникненні патологічних змін при дизентерії, як вже зазначалось, певну роль відіграє алергічний фактор. Для появи дизентерії істотне значення має преморбідний стан організму, «переддизентерїйний стан захворілих» (М. Г. Данилевич) — живлення, харчування (на виникнення хвороби значно впливає вітамінна недостатність, особливо недостача комплексу В), попередні та супутні захворювання, психічні та фізичні травми, перевтома. Всі ці фактори самі по собі створюють умови для преморбідної сенсибілізації організму до дизентерійної інфекції. Крім того, місцева сенсибілізація слизової оболонки спричиняється токсинами дизентерійних збудників під час їх руйнування в кишечнику ще до всмоктування в кров.
Певне місце в патогенезі дизентерії належить явищам кишкового дисбактеріозу. Внаслідок порушення складу нормальної мікрофлори кишечника в останньому з’являються численні гноєрідні коки, вульгарний протей, патогенний ентерокок, анаероби. Всі вони підсилюють і поглиблюють запальні та дистрофічні зміни в слизовій оболонці товстої кишки, спричиняють кишкову аутоінтоксикацію, сприяють затягуванню хвороби.
Гостра дизентерія триває в середньому від кількох днів до 2— З тижнів, здебільшого закінчується цілковитим одужанням. Організм хворого поступово звільняється від дизентерійних бактерій, настає анатомічна репарація слизової оболонки кишечника, зникають іннерваційні та секреторні розлади. Іноді захворювання може набути затяжного перебігу (до 3—4 місяців у дорослих і до 6—8 — у дітей), але і в цих випадках під впливом енергійного лікування настає видужання.
Однак хвороба може перебігати й по-іншому:
1) клінічні прояви її швидко зникають, і настає анатомічна репарація слизової оболонки кишечника, але виділення дизентерійних бактерій триває (носійство дизентерійних реконвалесцентів);
2) інфекційний процес закінчується, організм звільняється від збудників, але порушення, які були спричинені дизентерійним інфекційним процесом, ліквідовані не повністю, тобто і далі тривають розлади дефекацій, лишаються анатомічні зміни слизової оболонки кишечника — так званий постдизентерійний коліт;
3) в періоді одужання організм може бути повторно інфікований іншими видами, підвидами або серологічними типами дизентерійних бактерій (перехресна інфекція);
4) незалежно від усього захворювання може набути тривалого перебігу з безперервними рецидивами, супроводжуючись постійним або періодичним виділенням дизентерійних бактерій. В останньому випадку йдеться про справжню хронічну дизентерію.
Перехід гострої дизентерії в затяжну або хронічну виникає під впливом різних чинників.
По-перше, тут велику роль відіграє знов таки преморбідний стан організму хворого. Так, у дитячому віці дизентерія переходить у хронічну форму найчастіше у недоношених дітей та дітей, які були на штучному вигодуванні, в гіпотрофіків, рахітиків. У дорослих де може виникнути внаслідок неповноцінного функціонування шлунково-кишкового тракту, патологічного стану інших внутрішніх органів (гастрит, холецистит, апендицит, виразкова хвороба), порушення нервової системи і взагалі при недостатній імунобіологічній реактивності організму. Всі ці чинники, які сприяють переходу гострої дизентерії в хронічну, цілком зв’язані з особливостями самого макроорганізму.
Друга група факторів, які спричиняють перехід гострої дизентерії в хронічну, зв’язана з особливостями збудників цього захворювання. У хворих на дизентерію, яка виникла від зараження бактеріями виду Флекснера, хвороба частіше стає хронічною, ніж при зараженні бактеріями інших видів. Має значення перебування в організмі хворого сульфаніламідота антибіотикостійких форм мікробів, резистентних до лікувальних препаратів.
Третя група факторів, які сприяють переходу гострої дизентерії в хронічну, зв’язана із впливом на організм людини інших етіологічних чинників: глистної та протозойної інвазії, приєднання різних захворювань (кір, грип, так звана «дизентерія — мікст», за виразом Г. П. Руднєва).
У виникненні хронічної дизентерії немалу роль відіграє зараження хворого іншими видами, підвидами і навіть серологічними типами дизентерійних бактерій. Ті зміни, які спостерігаються в організмі хворого, особливо в його кишечнику, являють собою зручний субстрат для того, щоб збудники, які потрапляють внаслідок перехресної інфекції до кишкового тракту, добре «прижилися» на зміненій слизовій оболонці товстої кишки, що впливає на виникнення хронічного перебігу захворювання.
Слід зазначити, що певні недоліки в медичному обслуговуванні несвоєчасна діагностика хвороби і внаслідок цього несвоєчасна госпіталізація хворого, несвоєчасне і нераціональне призначення лікування, передчасна виписка із стаціонару, порушення хворими режиму харчування під час лікування і після виписки їх із стаціонару — досить істотно впливають на імовірність переходу гострої дизентерії в хронічну.
Хронічна дизентерія характеризується частими рецидивами і загостреннями, які відділяються один від одного періодами ремісій, «світлими» проміжками. Виникнення рецидивів дизентерії пояснюється в значній мірі дією законів концентрації збудження, зокрема домінант і так званих слідових реакцій. І. П. Павлов писав: «Подразнення у вигляді сліду довго дає себе знати в центральній нервовій системі і після того, коли причина, що викликала подразнення, зникла і її видимий ефект припинився». Якщо це подразнення було достатньо сильним, то вогнище збудження може притягнути до себе подразнення з інших вогнищ (О. О. Ухтомський). Тому рецидиви дизентерії виникають від того, що вогнище збудження, яке виникло після перенесення дизентерії, активується під впливом інших подразнюючих факторів як специфічного, так і неспецифічного характеру.
Тривале перебування дизентерійних мікробів при затяжній та хронічній дизентерії, кишковий дисбактеріоз, дистрофічні зміни в організмі хворої людини призводять до виникнення у неї алергічного стану. При цьому змінюється білковий склад крові, зокрема альбуміно-глобуліновий коефіцієнт, падає титр комплементу (В. О. Мацієвський, К. В. Джгун), спостерігається інтенсивна запальна реакція шкіри на інтрадермальне введення дизентерійного антигену.
Патологічна анатомія. Морфологічні зміни при дизентерії виявляються, головним чином, у товстому кишечнику. Особливо уражуються пряма та сигмовидна кишки.
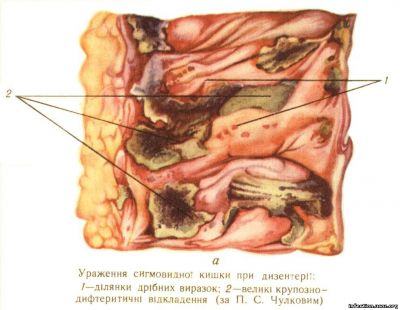
У початковому періоді хвороби спостерігаються катаральні явища слизової оболонки товстих кишок. Остання досить гіперемійована, складки її набряклі, в ній багато слизу. Особливо чіткі зміни знаходять на перегинах кишки (печінковому та селезінковому). Пізніше на верхівках складок з’являються нальоти, спочатку фібринозні, які легко знімаються, потім вони міцно зростаються з підслизовим шаром — настає дифтеритичне запалення слизової. Далі під впливом протеолітичних ферментів ці дифтеритичіні плівки відпадають, внаслідок чого на їх місці виникають дефекти слизової виразки, які розміщені в поперечному напрямі. Чим ближче до прямої кишки, тим більшою буде кількість таких виразок. Вони здебільшого поверхневі; перфоруючі виразки трапляються надзвичайно рідко. В процесі одужання хворого виразки загоюються: спочатку вони очищаються, дно їх вкривається епітелієм, і нарешті слизова відновлюється. Якщо ж виразки тримались довго і були глибокими, то регенерація їх буває неповною, утворюються рубцеві зміни, а також атрофія слизового і підслизового шарів. Для дизентерії типовим є поліморфізм патологоанатомічних змін. Поруч з явищами репарації слизової оболонки спостерігаються свіжі виразки, дифтеритичні та фібринозні плівки і навіть початкові катаральні зміни. Дуже рідко виникає волога гангрена товстої кишки (рис. II, а).
У дітей вже з самого початку патологічного процесу виникає запальна гіперплазія фолікулів, які згодом некротизуються.
При хронічній дизентерії спостерігається атрофія слизової оболонки, мляве загоювання виразок, які виявляються глибокими і проникають до підслизового шару. В останньому утворюються гнійні порожнини. Вони мляво рубцюються і лише зверху вкриті ніжним епітеліальним шаром. Ці порожнини наповнені мікробами та лейкоцитами. У дітей такі невеличкі порожнини утворюються на місці ушкоджених фолікулів. Дефект, який виникає від некрозу останніх, епітелізується лише з поверхні, середина ж порожнини наповнюється мікробами і лейкоцитами. Такі порожнини створюють своєрідне депо дизентерійних мікробів і сприяють виникненню рецидивів хвороби (Н. О. Максимович). Л. С. Бібінова ,при загостреннях дизентерії знаходила нейротрофічні зміни в стінці кишок, які виявлялись у нестійкості регенерованих тканин.
При хронічній дизентерії перехід запального процесу на підслизовий шар кишкової стінки і утворення гнійних порожнин, відтік гною з яких сповільнений, призводить до довготривалої інтоксикації організму, алергічного стану та дистрофії.
Як вже було зазначено, при дизентерії виникають зміни з боку нервової системи — інтрамурального нервового апарата кишечника, сонячного сплетіння, симпатичних вузлів та гангліїв блукаючого нерва, а також зміни у головному та спинному мозку. Зміни токсикоінфекційного характеру виникають в паренхіматозних органах, зокрема в печінці, підшлунковій залозі, іноді в кортикальному шарі наднирників.
Клініка гострої дизентерії. Дизентерія характеризується ураженням не тільки товстого кишечника, а й усього організму.
Гостра дизентерія відзначається поліморфізмом клінічних проявів хвороби. Поруч з типовими формами хвороби, які характеризуються явищами гемоколіту (кров’янисте випорожнення), нерідко спостерігаються атипові форми, при яких явища як у кишечнику, так і в інших органах досить мало виявлені. Щоб вміти розпізнавати ці атипові форми, треба насамперед познайомитися з клінічною характеристикою типових форм хвороби.
Інкубаційний період при дизентерії в середньому триває 1—7 днів. Іноді захворювання розпочинається з продромальних явищ (загальне нездужання, млявість, головний біль, втрата апетиту, сонливість). Деякі вчені вбачають в цьому «охоронне гальмування» з боку центральної нервової системи у відповідь на подразнення, які надходять до кори головного мозку від нервових рецепторів, подразнених дизентерійними збудниками та їх токсинами.
Проте захворювання досить часто розпочинається гостро, раптово. Вже з першого дня помірно підвищується температура, виникають нудота, біль у животі і часті випорожнення. Спочатку випорожнення зберігають каловий характер; кал має вигляд рідкої маси з більшою або меншою домішкою слизу, внаслідок чого дещо нагадує риб’ячу ікру. Це вказує на наявність катарального ентероколіту. Але далі, іноді вже наприкінці першої доби від початку захворювання, настають явища спастичного коліту. Біль стає дедалі інтенсивнішим, локалізується здебільшого в лівій половині живота. Частота випорожнень зростає, досягаючи кількох десятків і навіть сотень раз на добу, хворий іноді не може навіть зійти з судна. Випорожнення втрачають каловий характер, стають більш мізерними, і після кожного позиву на низ виділяється лише трохи слизу, змішаного з кров’ю (так званий ректальний плювок).
Часто перед кожним позивом на низ внаслідок спазму зовнішнього сфінктера заднього проходу виникають тенезми — переймисті болі прямої кишки. Іноді цей спазм іррадіює в сечовий міхур, що спричиняє скорочення його сфінктера і затримку сечовиділення. Буває, що позиви на низ не супроводжуються дефекаціями (несправжні позиви). Хворі стають змученими, вони лежать зігнувшись в ліжку і нерідко не мають змоги підвестись, починають випорожнюватись під себе. У дітей спазм зовнішнього сфінктера часто змінюється його парезом, тоді виникає зіяння ануса, з якого невпинно виділяється слизо-гнійно-кров’янистий кишковий вміст. Внаслідок спастичного скорочення сигми та прямої кишки каловий вміст тонких кишок не має змоги виділятись з випорожненнями і застоюється в тонких кишках. Випорожнення не калові, а являють собою патологічні продукти загальних змін в дистальному відділі товстих кишок (спастичний закреп).
Згодом до кишкових виділень приєднується жовч та домішки гною. Випорожнення мають запах тертої картоплі.
Загальний стан хворих тяжчає. Шкіра суха, вираз обличчя страдницький. Іноді з’являється герпетичний висип на губах. Язик сухий, вкритий брудним нальотом.
У серцево-судинній системі виявляють послаблені тони серця, пульс легко стискується, відзначається артеріальна гіпотонія. В тяжких випадках може настати колапс. На електрокардіограмі виявляють здовження періоду електричної систоли Q—T, малий вольтаж, розширений і високий зубець Р, зміщення ST і зміну зубця Т. Ураження легенів спостерігається частіше в дітей і осіб похилого віку, в яких можуть виникати дифузні бронхіти, емфіземи, лобарні пневмонії.
Типові для дизентерії зміни виявляють при дослідженні органів черевної порожнини. При пальпації живота спостерігається інтенсивний біль у лівій його половині, рідше — розлита болючість. Сигмовидна кишка спазмована, пальпується у вигляді щільного болючого тяжа, не бурчить. Іноді болючість і спазм вияляються і в інших ділянках товстого кишечника. Сліпа кишка розтягнута газами, бурчить. Перистальтика тонких кишок прискорена. У малих дітей іноді виявляється зіяння або піддатливість ануса, внаслідок безперервних тенезмів може випадати пряма кишка. Печінка звичайно не збільшена, але функції її пригнічені (знижується вміст протромбіну в крові, холестерину, синтез гіпурової кислоти, змінюється білковий склад сироватки). Селезінка звичайно не збільшена.
У нирках в тяжких випадках може спостерігатись токсична альбумінурія і циліндрурія, які при одужанні зникають. Іноді спостерігається мимовільне сечовипускання, або, навпаки, парадоксальна ішурія.
З боку нервової системи відзначається біль у м’язах та по ходу нервових стовбурів, шкірна гіперестезія. Хворі неспокійні, скаржаться на безсоння. Кінцівки холодні, ціанотичні, дермографізм змінений, іноді буває тремор рук. У деяких хворих можливі психічні розлади і психози. В тяжких випадках може виникати токсичний менінгоенцефаліт. Дизентерійні хворії нерідко скаржаться на мерзлякуватість, яка виникає внаслідок порушення терморегуляції. Загрозливою ознакою є поява гикавки.
При дизентерії порушуються всі види обміну речовин. У першу чергу порушується жировий обмін, як внаслідок пригнічення функцій печінки і панкреатичної залози, так і тому, що клітини органів недостатньо використовують ліпоїди крові через недостачу в ній ліполітичних ферментів. Порушення жирового обміну спричиняє виснаження і схуднення хворих, які нагадують дистрофіків. Порушення білкового обміну виявляється у зниженні кількості білка в сироватці, змінах білкових фракцій крові в бік глобулінів. Порушується вітамінний обмін, з’являється нестача вітаміну С, що може посилюватись при лікуванні сульфаніламідами. Спостерігається також дефіцит комплексу вітаміну В та ін.
Картина крові при дизентерії здебільшого не являє собою чогось типового. В занедбаних випадках може виникати анемія. Типової гарячкової кривої при дизентерії звичайно не спостерігають. Гарячка буває нетривалою, нерідко її немає.
При дизентерії не завжди буває відповідність між інтенсивністю явищ політичних і загальнотоксичних. Можуть спостерігатись випадки, коли при наявності тяжкого загального токсикозу порушення у кишечнику виражаються лише явищами катарального коліту або ентероколіту; це виникає здебільшого в дітей раннього віку. І навпаки, тяжкі форми виразкового коліту іноді зовсім не супроводжуються явищами токсикозу. Різноманітність тих або інших проявів хвороби, наявність ускладнень у різних органах та системах, нерідко внаслідок вторинних інфекцій, занепад опірності організму, що виникає внаслідок порушення нервової системи, обміну речовин, дистрофій та авітамінозу, спричиняють і зумовлюють поліморфізм перебігу дизентерії. Поруч з типовим перебігом хвороби (біль у животі, тенезми, слизо-кров'янисті випорожнення) бувають випадки, коли захворювання може перебігати у вигляді ентериту, гастроентериту та ентероколіту. При зараженні бактеріями виду Зонне та Нькжестл захворювання може нагадувати за клінічним перебігом харчову токсикоінфекцію. В останні роки стерті, слабо виражені форма дизентерії спостерігаються досить часто. При таких легких атипових формах випорожнення мають рідкий каловий характер з невеликою кількістю слизу, навіть без домішок крові. Явища загальної інтоксикації незначні. Біль у животі не інтенсивний, проте навіть у таких випадках здебільшого вдається пропальпувати спастично скорочену і чутливу на дотик сигму. і У дітей, особливо немовлят, пропальпувати сигму вдається рідше.
Поруч з легкими трапляються тяжкі або токсичні форми дизентерії. При таких формах виникають явища тяжкої інтоксикації. З’являються невпинне блювання, корчі (особливо в дітей), затьмарення свідомості, ціаноз, падіння кров’яного тиску, навіть колапс. Одночасно з цими загальнотоксичними явищами випорожнення стають дуже частими і внаслідок великої кількості домішок слизу та крові іноді набирають вигляду м’ясних помий.
Слід нагадати, що явища загальної інтоксикації не завжди йдуть поруч із збільшенням інтенсивності кишкового синдрому, можуть бути тяжкі токсичні форми з незначним кишковим синдромом і навпаки.
У період одужання зникають ознаки спазму товстого кишечника, зменшується частота випорожнень, зникають спочатку домішки крові, згодом — слизу; випорожнення набирають калового характеру, стають оформленими, відновлюються апетит, сон і загальний тонус організму. Але дуже часто при дизентерії досить довго зберігаються зміни слизової оболонки товстого кишечника, які визначаються при ректороманоскопічному дослідженні. Іноді навіть після досягнення нормалізації слизової оболонки може ще довго тривати виділення збудника. Все це нерідко призводить до рецидивів хвороби. Останні можуть виникати через 2—3 тижні (ранні рецидиви) після припинення гострих проявів хвороби або через 2—3 місяці (пізні рецидиви). Часте рецидування хвороби сприяє переходу її в хронічну форму.
